Kemunculan pertumbuhan berwarna daging berbentuk kerucut di kawasan kemaluan adalah punca kebimbangan, yang benar-benar wajar, kerana kesihatan kawasan kemaluan adalah titik penting dalam kesejahteraan fizikal dan moral umum seseorang.
Ketumbuhan berkutil ini menyebabkan ketidakselesaan, mengganggu kehidupan seks biasa dan juga boleh menyebabkan masalah kesihatan yang lebih serius. Jika integriti kondiloma rosak, jangkitan dan peralihan kepada pembentukan malignan mungkin berlaku. Oleh itu, keinginan untuk menyingkirkan fenomena sedemikian boleh difahami dan benar-benar semula jadi.
Sebab muncul
Penyebab ketuat papilloma adalah virus papilloma manusia. Virus ini mengandungi set DNA tertentu yang berjaya disepadukan ke dalam sel tubuh manusia, menyebabkan mereka mengubah kitaran perkembangan, bentuk dan strukturnya.

Menurut klasifikasi antarabangsa penyakit ICD-10, papillomavirus manusia diklasifikasikan sebagai B97. 7 berkod. Ketuat anogenital bersifat venereal diberi kod A63. 0.
Terdapat banyak jenis virus ini, masing-masing menyebabkan papilloma ketuat tertentu. Jenis virus menentukan perjalanan proses patologi, gejala, tempat manifestasi dan keterukan komplikasi.
Suku kaum terbahagi kepada dua jenis utama:
- kulit, muncul terutamanya pada lapisan dermis;
- Membran mukus yang muncul pada epitelium mukus organ kemaluan, rongga mulut, dsb.
Di samping itu, bergantung kepada risiko degenerasi kepada proses onkogenik, jenis virus papilloma berbeza kepada onkogenik, onkogenik sederhana dan bukan onkogenik.
Selalunya, beberapa strain berbeza hadir dalam badan orang yang dijangkiti pada masa yang sama.
Laluan jangkitan dan faktor risiko
Patogen boleh memasuki badan dalam beberapa cara:
- Penghantaran "menegak".. Istilah ini merujuk kepada penghantaran agen berjangkit daripada ibu kepada anak semasa mengandung. Pada masa ini tidak diketahui sama ada jangkitan berlaku dalam tempoh pranatal atau secara langsung semasa kelahiran. Walau bagaimanapun, adalah tidak diingini untuk melakukan pembedahan cesarean pada ibu yang mempunyai virus papilloma. Pembedahan Caesarean dipilih hanya untuk papilloma berdarah di saluran kelahiran.
- Laluan seksual.Ejen berjangkit boleh memasuki badan semasa hubungan seks faraj, mulut atau dubur. Patogen juga dihantar melalui air liur apabila bercium. Menggunakan kondom semasa hubungan seksual tidak memberikan perlindungan terhadap virus, tetapi ia mengurangkan peluang penularan.
- Cara rumah tangga.Mekanisme penularan penyakit ini agak jarang berlaku. Jangkitan boleh berlaku melalui sentuhan dengan barang peribadi pesakit. Memandangkan virus itu terkandung dalam air liur dan air kencing, jangkitan mungkin berlaku melalui penggunaan pinggan mangkuk orang lain, tuala berkongsi, barangan kebersihan diri, dari tepi tandas atau di rumah mandian.
Laluan jangkitan ditentukan terutamanya oleh umur seseorang: pada bayi ia boleh ditentukan dengan tahap kepastian yang tinggi bahawa jangkitan itu berasal dari ibu, pada kanak-kanak yang lebih tua melalui hubungan dan hubungan rumah. Dalam kebanyakan kes, penularan seksual berlaku dari umur 17 tahun dan seterusnya.
Menurut statistik, papillomavirus manusia ditemui di dalam badan lebih daripada separuh daripada populasi yang matang secara seksual, tetapi dalam kebanyakan kes ia tidak nyata dalam apa-apa cara dan dalam bentuk pembawa.
Kemuncak penyakit ini berlaku pada usia muda 17 hingga 25 tahun. Ini disebabkan oleh aktiviti seksual maksimum dan kerentanan tinggi epitelium kepada organ sistem urogenital.
Faktor predisposisi yang meningkatkan kemungkinan penyakit adalah:
- permulaan aktiviti seksual awal;
- perubahan pasangan seksual yang kerap;
- umur sehingga 25 tahun;
- hubungan seksual dengan orang yang sebelum ini mempunyai papillomavirus manusia atau penyakit kelamin lain;
- Kehamilan;
- ketidakseimbangan flora intravaginal;
- sebarang penyakit kronik;
- endometriosis;
- Terapi dengan sitostatik atau glukokortikosteroid;
- obesiti;
- Gangguan tiroid dan gangguan pengeluaran insulin;
- Hipovitaminosis.
Tekanan yang kerap dan ketidakpatuhan prinsip kebersihan diri dengan ketara meningkatkan kemungkinan jangkitan akan memasuki fasa aktif selepas memasuki badan.
Selepas pengenalan, virus merebak ke seluruh badan melalui aliran darah, melekat pada sel, menembusi strukturnya dan mengintegrasikan DNAnya ke dalam DNA sel. Sel-sel yang terjejas kemudian mula aktif tumbuh dan membahagi, membentuk kondiloma.
Laluan pembangunan
Selepas memasuki tubuh manusia, virus tidak menyebabkan sebarang gejala untuk tempoh masa tertentu.
Perjalanan penyakit berlaku mengikut algoritma berikut:
- Tempoh tersembunyi. Pada peringkat ini, pembawa tidak menyedari kehadiran patogen berjangkit jika tiada manifestasi klinikal. Namun, pada peringkat ini seseorang itu sudah pun berjangkit dan boleh menjangkiti pasangannya melalui hubungan seksual. Tempoh pendam ini boleh bertahan antara 2-3 bulan dan beberapa tahun.
- Wabak penyakit ini berlaku apabila virus membiak secukupnya dalam badan atau apabila mekanisme perlindungan sistem imun menjadi lemah. Ini adalah apabila gejala pertama muncul.
- Perkembangan aktif dengan peningkatan gejala.
Kursus selanjutnya berkembang dalam salah satu arah:
- Penyembuhan diri dengan kehilangan lengkap ketuat papilloma (paling kerap diperhatikan selepas akhir kehamilan);
- kursus lembap dan kekurangan pertumbuhan pertumbuhan kulit;
- dinamik aktif papilloma dengan peningkatan dalam bentuk, saiz, bilangan dan gabungan kumpulan yang jaraknya rapat;
- Kemerosotan pertumbuhan jinak menjadi malignan.
Jenis kondiloma
Terdapat beberapa jenis papilloma kondiloma biasa:
- eksofitik- menonjol di atas permukaan kulit atau membran mukus dan lebih suka tumbuh ke luar;
- endofit- dengan pertumbuhan utama jauh ke dalam struktur kulit, oleh itu hampir tidak dapat dilihat pada pemeriksaan visual;
- Latihan Buschke-Levenshtein- dicirikan oleh kadar pertumbuhan pesat, saiz besar dan kerap berulang selepas rawatan. Bentuk ini menyebabkan kedua-dua pertumbuhan luaran dan kerosakan pada lapisan tisu dalaman yang dalam.
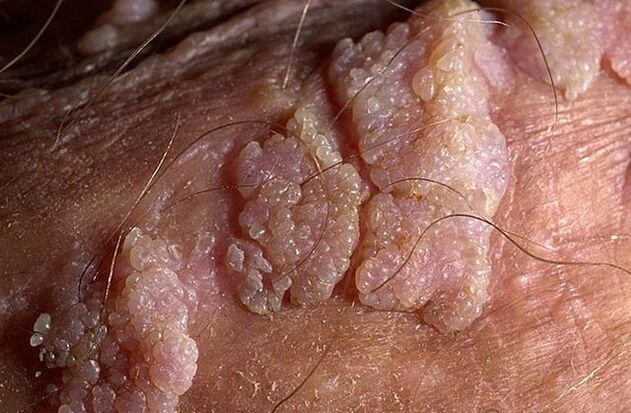
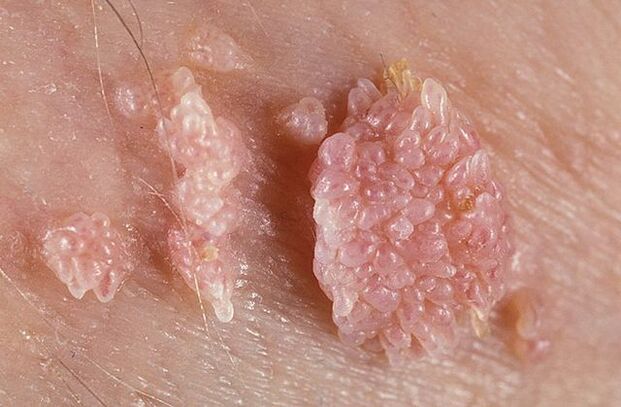
Ketuat genital boleh mempunyai pangkal yang nipis atau lebar. Jika batangnya nipis, hujungnya mungkin tajam atau seperti kayu. Papilloma berasaskan luas agak jarang berlaku. Warna semua ketumbuhan ini hampir dengan warna kulit: dari berisi hingga merah jambu. Permukaan mungkin lembut atau ditutup dengan lapisan keratin.
Ketuat boleh muncul secara tunggal atau dalam kumpulan seperti nodul. Kadang-kadang beberapa kumpulan sedemikian mencapai saiz 1. 5 cm. Apabila beberapa kumpulan bergabung, pembentukan terbentuk yang menyerupai perbungaan kembang kol atau sabung ayam. Ketumbuhan ini memudahkan untuk mengesan penyakit semasa pemeriksaan.
Pertumbuhan individu biasanya tidak menyebabkan ketidakselesaan seperti unsur-unsur besar. Dalam kes yang jarang berlaku, ia mudah pecah dan berdarah.
Pembentukan yang lebih besar adalah lebih bermasalah: ia boleh menjadi berair, berdarah, dan bertambah teruk disebabkan oleh jangkitan sekunder yang berakar di kawasan yang terjejas.
simptom
Gejala pertama muncul selepas tempoh kependaman telah tamat, yang dalam kes paling singkat berlangsung beberapa minggu.
Penampilan kondiloma berlaku seperti berikut:
- Kemerahan sedikit muncul pada kulit, yang mula gatal.
- ruam muncul pada kulit atau permukaan membran mukus dalam bentuk lepuh atau benjolan kecil;
- tuberkel secara beransur-ansur meningkat kepada panjang 1-1. 5 sentimeter;
- Ruam baru muncul berdekatan, yang juga bertukar menjadi papul kondiloma.
Penyetempatan bergantung pada ketegangan tertentu dan tempat di mana patogen memasuki badan:
- alat kelamin luar;
- kawasan dubur (papilloma anogenital);
- dalam uretra;
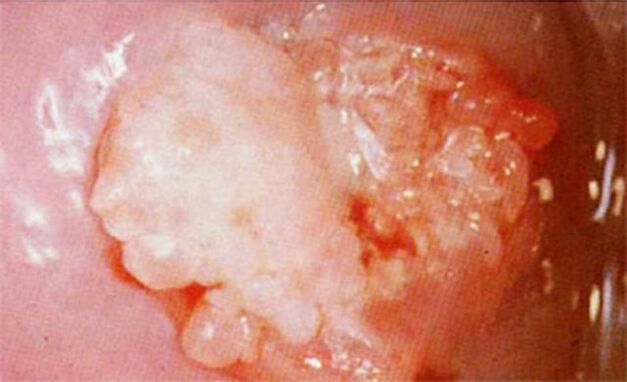
- pada serviks;
- pada epitelium dalam mulut (pada permukaan pipi, lidah dan bahagian dalam bibir).
Gambar klinikal boleh berbeza-beza dalam setiap kes bergantung pada keadaan kesihatan seseorang. Dengan ketuat kecil, tiada gejala lain boleh diperhatikan.
Sekiranya kursus lebih teruk, gejala berikut diperhatikan:
- gatal-gatal atau terbakar di tapak ruam;
- Sensasi badan asing di kawasan perineum;
- kelembapan di kawasan neoplasma;
- bau yang tidak menyenangkan dari kawasan di mana kondiloma berada.
Dengan aktiviti fizikal, berjalan lama atau berlari, semua gejala di atas meningkat.
Dalam kes yang teruk, keletihan, kelemahan, gejala mabuk, sakit kepala yang berterusan, demam dan suhu tinggi diperhatikan.
Gejala mempunyai beberapa perbezaan pada lelaki dan wanita. Ini disebabkan oleh perbezaan anatomi dan ciri tingkah laku seksual.
Manifestasi pada lelaki
Kondiloma pada lelaki paling kerap menjejaskan skrotum, pangkal paha, tulang kemaluan dan pelbagai bahagian struktur zakar: kepala, badan, frenulum dan kulup, alur koronari. Apabila papilloma dilokalkan berhampiran uretra, mereka memperoleh warna merah yang jelas, dan di tempat ini sering terdapat bifurcation atau percikan aliran semasa kencing.
Jika ruam berada di pintu keluar dubur, sakit teruk mungkin berlaku semasa membuang air besar dan mungkin terdapat darah dalam najis. Atas sebab ini, ketakutan refleks untuk membuang air besar sering berlaku, membawa kepada sembelit berkala dan kadang-kadang buasir.
Selalunya terdapat rasa sakit yang samar-samar di bahagian bawah abdomen, rasa terbakar dan sakit semasa hubungan seks, serta semasa membuang air kecil.
Kehadiran jangkitan yang berterusan mengurangkan imuniti lelaki dan menjadikannya lebih mudah terdedah kepada penyakit pernafasan, yang lebih sukar untuk dirawat daripada biasa.
manifestasi pada wanita
Tempat yang paling biasa di mana papilloma muncul pada wanita adalah zon perianal, di mana kelembapan dan suhu sentiasa meningkat: epitelium klitoris, labia, keluar faraj dan pembukaan uretra. Jika jangkitan berlaku semasa seks dubur, cincin pertumbuhan mungkin terbentuk di sekitar dubur.
Ketumbuhan besar sering dijangkiti kedua, menyebabkan bau yang kuat, pendarahan, ulser, dan sakit teruk apabila disentuh. Kerengsaan dan ketidakselesaan teruk diperhatikan apabila berjalan.
Dalam 50% wanita, unsur keputihan terbentuk pada serviks, yang dikesan semasa kolposkopi rutin sebelum dirawat dengan disinfektan berasid yang boleh meningkatkan warna putih kondiloma.
Dalam sesetengah kes, semua ketumbuhan terletak pada membran mukus organ genital dalaman wanita, jadi dia melihatnya hanya semasa lawatan berjadual ke pakar sakit puan. Ini sering menjadi sebab untuk memulakan rawatan di kemudian hari berbanding lelaki.
Wanita sering berasa malu kerana kehadiran pembentukan di tempat intim, yang memaksa mereka untuk menolak seks.
Papilloma jarang berlaku di dalam mulut dan, dalam kes yang sangat jarang berlaku, pada tulang kemaluan, paha, leher atau muka.
Ciri-ciri kondilomatosis semasa kehamilan
Jika kondilomatosis telah dirawat, kehamilan tidak boleh dirancang untuk beberapa bulan paling awal. Pantang mengandung berpanjangan jika wanita itu mengambil ubat antivirus semasa terapi. Selepas rawatan yang berjaya dan pematuhan kepada selang waktu, anda boleh hamil dengan selamat.
Sekiranya penyakit itu ditemui semasa kehamilan, dinasihatkan untuk menunggu sehingga semua organ kanak-kanak berkembang sebelum rawatan. Rawatan selepas 28 minggu tidak menyebabkan masalah perkembangan pada janin.
Sebab mengapa ketuat kondilomatus muncul pada wanita hamil termasuk penurunan standard dalam imuniti dengan peningkatan tekanan pada badan dan turun naik hormon yang ketara.

Jika papilloma terletak di bahagian luar organ kemaluan atau di kawasan perianal dan tidak menyebabkan sebarang ketidakselesaan, persoalan rawatan boleh ditangguhkan sehingga kelahiran anak. Walau bagaimanapun, jika terdapat pertumbuhan pesat, peningkatan saiz dan kesakitan yang teruk pada ketumbuhan, anda perlu segera berjumpa doktor. Kadang-kadang dengan perkembangan pembentukan yang tinggi, kelonggaran mereka diperhatikan, yang boleh menyebabkan pecah faraj.
Penyakit ini biasanya tidak menjejaskan pembentukan janin, tetapi kesannya meluas kepada keadaan ibu dan proses kelahiran. Sekiranya terdapat jangkitan lain, selalunya terdapat risiko kelahiran pramatang.
Apabila kondiloma rosak semasa laluan janin melalui saluran kelahiran, ia sering membawa kepada jangkitan bayi dan kondilomatosis laring dalam tempoh neonatal atau toraks. Oleh itu, kehadiran papilloma yang ketara dalam saluran kelahiran adalah petunjuk langsung untuk pembedahan cesarean.
Sekiranya perlu, pertumbuhan dikeluarkan semasa kehamilan. Tisu kemudian dihantar untuk histologi untuk memeriksa sama ada ia adalah jinak.
Penggunaan kaedah perubatan tradisional untuk menghapuskan kondiloma semasa kehamilan adalah tidak boleh diterima, kerana ini bukan sahaja mungkin tidak membawa kepada hasil yang positif, tetapi juga boleh menyebabkan degenerasi sel jinak menjadi sel malignan.
Pembentukan yang tidak menyebabkan sebarang ketidakselesaan semasa kehamilan sering hilang dengan sendirinya tanpa rawatan dalam masa beberapa bulan selepas bersalin, kerana keseimbangan hormon wanita menjadi normal.
diagnosis
Sekiranya pesakit melihat gejala yang mengingatkan kepada papillomavirus manusia, dia mesti menghubungi pakar sakit puan, urologi atau ahli venereologi.
Pertama, pakar menjalankan tinjauan untuk menjelaskan perkara berikut:
- masa pengesanan gejala pertama oleh pesakit;
- kemungkinan penyebab jangkitan;
- Dinamik dan perkembangan penyakit sehingga lawatan ke doktor.
Pemeriksaan klinikal kemudian dijalankan di mana pakar menentukan lokasi, keamatan, saiz dan keadaan ketumbuhan. Pada wanita, kolposkopi (pemeriksaan organ kemaluan individu dengan pembesaran) atau kolposkopi lanjutan (prosedur serupa menggunakan larutan asid asetik) juga dilakukan.
Untuk diagnosis yang lebih tepat, doktor menetapkan ujian tambahan berikut:
- diagnostik PCR, membolehkan anda mengesan patogen dalam smear epitelium kawasan yang terjejas dan menentukan kuantitinya (juga membolehkan anda menentukan ketegangan virus);
- Anoskopi- pemeriksaan visual kawasan berhampiran dubur dengan pembesaran;
- Sitologi dan histologiserpihan formasi untuk mengenal pasti sel atau tisu atipikal;
- Biopsi pertumbuhandari tisu epitelium untuk pemeriksaan mikroskopik struktur tisu;
- Pengesanan titer antiboditentang virus ini;
- calitandari saluran serviks dan serviks untuk onkositologi mikroskopik.
Jika perlu, perundingan dengan pakar dermatologi atau proktologi diatur. Sekiranya diagnosis dibuat pada wanita hamil, adalah perlu untuk menghubungi pakar obstetrik-pakar sakit puan.
Selepas menerima semua data yang diperlukan, pakar boleh memilih taktik terapeutik individu dan melegakan penyakit sepenuhnya.
Rawatan
Dengan kondilomatosis, orang sering mengelak pergi ke kemudahan perubatan dan memilih terapi sendiri. Mereka lebih suka ubat tempatan yang boleh menghapuskan manifestasi yang kelihatan, tetapi tidak menyembuhkan badan jangkitan dan memindahkannya ke peringkat terpendam. Rawatan sedemikian hampir selalu membawa kepada kambuh. Oleh itu, untuk penawar muktamad, pendekatan bersepadu diperlukan, yang hanya boleh ditentukan oleh pakar.
Rawatan berlaku di kawasan berikut:
- penyingkiran pertumbuhan;
- melawan virus;
- Menguatkan imuniti pesakit.
Semua kaedah memerangi ketuat alat kelamin dibahagikan kepada kaedah radikal dan perubatan.
Kaedah radikal
Kaedah sedemikian dipilih apabila terdapat keperluan mendesak untuk menghapuskan manifestasi luaran atau apabila kondiloma dilokalisasi pada serviks pada wanita.
Kaedah berikut digunakan untuk penyingkiran:
- Pembuangan pembedahanPembentukan dengan pisau bedah di bawah bius tempatan atau am. Tapak hirisan dijahit dengan benang pembedahan. Walaupun kaedah ini dianggap klasik, ia sering membawa kepada pendarahan selepas pembedahan dan pemulihan yang lama di hospital, itulah sebabnya penyingkiran pembedahan baru-baru ini digunakan semakin kurang.
- Cryodestruction dengan nitrogen cecair.Kaedah ini agak murah dan selamat serta tidak memerlukan bius atau bius. Selepas pembekuan, protein formasi dimusnahkan, nodul kering dan jatuh. Selepas beberapa minggu, tiada lagi parut atau parut di tapak rawatan.
- Penyingkiran laser.Walaupun keselamatan dan kecekapan tinggi, kaedah ini memerlukan anestesia dan dikaitkan dengan kos yang tinggi. Oleh itu, ia ditetapkan apabila kaedah lain tidak boleh digunakan. Apabila terdedah kepada pancaran laser, struktur tangkai pertumbuhan dimusnahkan. Selepas kauterisasi, kondiloma kehilangan nutrisi, yang membawa kepada nekrosisnya dalam beberapa hari dan kudis hilang. Parut selalunya kekal selepas penyingkiran laser.
- Elektrokoagulasi.Kaedah ini berpatutan tetapi sangat menyakitkan dan oleh itu memerlukan anestesia tempatan. Pertumbuhan alat kelamin terdedah kepada suhu tinggi, di mana papilloma dibakar. Kudis akan hilang dengan sendirinya selepas beberapa hari dan meninggalkan parut.
- Pembedahan radio.Ini adalah kaedah yang paling moden, terpantas dan paling berkesan, yang menentukan kosnya yang tinggi. Menggunakan gelombang radio frekuensi tinggi, ketuat alat kelamin dikeluarkan tanpa rasa sakit dalam 15 hingga 30 minit. Selepas penyingkiran sedemikian tidak ada pendarahan, penyembuhan berlaku dalam sehari, selepas itu tiada kesan kekal pada kulit.
- Kemusnahan kimia.Teknik ini hanya sesuai untuk pembentukan kecil tanpa gabungan pelbagai. Bahan yang kuat digunakan yang menyebabkan sel-sel pertumbuhan mati. Produk ini berasaskan asid atau alkali yang sangat pekat yang menyebabkan luka bakar tempatan.
Jika kita menghadkan diri kita hanya kepada kaedah radikal untuk memerangi kondilomatosis, kondiloma akan berulang dalam setiap kes ketiga.
Terapi ubat
Pendekatan bersepadu melibatkan penghapusan pembentukan jinak, penghapusan virus dalam badan dan meningkatkan status imun. Oleh itu, rawatan dadah termasuk penggunaan ubat-ubatan tersebut:
- Produk farmasiterhadap nekrosis ketuat, sesuai untuk kegunaan rumah. Produk ini harus digunakan secara terpilih pada kondiloma selama beberapa hari. Jika ubat itu mendapat tisu sihat berhampiran pertumbuhan, pembakaran kimia yang mendalam berlaku. Oleh itu, anda mesti menggunakan ubat dengan berhati-hati. Selepas penggunaan harian, berehat sebentar selama beberapa hari. Sekiranya pucuk tidak jatuh, proses itu diulang. Produk farmaseutikal yang menyebabkan nekrosis pertumbuhan termasuk penyelesaian dan salap.
- Ejen antivirus.Mereka boleh digunakan untuk kegunaan tempatan atau sistemik.
- Imunomodulatoruntuk meningkatkan imuniti.
Di samping itu, untuk meningkatkan pertahanan badan, pengambilan kompleks multivitamin yang sistematik, diet khas dan gaya hidup sihat ditetapkan.
Selepas rawatan, imuniti terhadap kondilomatosis tidak berkembang, jadi jangkitan semula dari pasangan seksual terdahulu adalah mungkin.
Komplikasi yang mungkin berlaku
Sekiranya kondilomatosis tidak dirawat untuk masa yang lama, komplikasi berikut timbul:
- Lampiran jangkitan bakteria pada papilloma kondilomatus yang rosak, yang membawa kepada pembentukan purulen, balanoposthitis dan ulser di kawasan perianal.
- Apabila ketumbuhan terbentuk dalam uretra, uretritis virus-bakteria mungkin berkembang, menyebabkan masalah dengan kencing, pengekalan air kencing dalam badan, dan jangkitan saluran kencing.
- Apabila pembentukan besar disetempat di dubur, pendarahan buasir dan paraproctitis berlaku.
- Ketuat genital boleh menjejaskan kehidupan seks seseorang dan menyebabkan mereka menolak hubungan seksual. Semua ini sering membawa kepada kemurungan dan masalah psikologi.
- Pada wanita, hakisan serviks dan displasia mungkin berlaku.
- Bahaya paling besar ialah risiko tumor jinak bertukar menjadi kanser (kepala zakar atau kanser serviks).
Langkah berjaga-berjaga
Pencegahan kondilomatosis dibahagikan kepada khusus dan umum.
Langkah pencegahan khusus termasuk vaksinasi dengan vaksin kuadrivalen baharu. Vaksin ini tidak berfungsi terhadap semua jenis papillomavirus manusia, tetapi ia berjaya melawan yang paling berbahaya, yang menyebabkan kanser serviks. Vaksinasi berlaku dari umur 11 tahun dan diulang tiga kali.
Pencegahan tidak spesifik adalah serupa dengan langkah-langkah yang wujud dalam banyak penyakit kelamin:
- penggunaan kontraseptif penghalang;
- kebersihan diri pada tahap yang betul;
- pasangan seksual biasa;
- pemeriksaan biasa oleh pakar sakit puan atau pakar andrologi;
- rawatan tepat pada masanya penyakit organ pelvis;
- Elakkan alkohol dan merokok.
Di samping itu, adalah perlu untuk mengelakkan tekanan, keletihan fizikal, hipotermia dan semua faktor yang melemahkan sistem imun. Pemakanan yang sihat, kesihatan yang lebih baik dan jadual tidur yang sesuai boleh membantu mencegah penampilan ketuat alat kelamin.















































































